Остеотомия – хирургическое вмешательство, выполняемое с целью восстановления двигательных функций позвоночника. Проводится путем рассечения костной ткани при срастании костей, излишнем разрастании позвонков, деформациях. Методика сложная, травматичная, дорогостоящая, но эффективная, так как помогает вернуть способность пациента к самостоятельному выполнению повседневных функций. В материале рассмотрена корригирующая остеотомия, показания, противопоказания, особенности манипуляции.
Показания
Вопрос о целесообразности процедуры решается индивидуально для каждого конкретного пациента. Возможна ситуация, когда при одинаковых показаниях одному пациенту операция назначается, другому – нет. Это зависит от сопутствующих особенностей здоровья, возраста, состояния костной ткани, степени компенсации патологии. Показания для проведения остеотомии позвоночника следующие:
- Застарелая травма, деформировавшая позвонок;
- Неправильно сросшаяся костная ткань после перелома, трещины;
- Застарелые вывихи, подвывихи;
- Патологические разрастания костной ткани в результате метаболического сбоя;
- Зарастание физиологических пустот в костных основаниях суставной, костной тканями;
- Патологии развития костной ткани;
- Срастание позвонков с кальцинизацией межпозвоночного диска/его частей;
- Патологии развития суставной ткани (анкилоз, наличие ложных суставов);
- Деформация позвоночного столба в результате неправильной осанки, нагрузки на определенные участки позвоночника, лишнего веса.
Провести манипуляцию возможно у пациента любого возраста, однако у детей ее рекомендуют проводить в период с 12 до 16 лет. У взрослых лучше хирургическое вмешательство осуществлять у пациентов не старше 65 лет. Хотя при наличии серьезных показаний операции могут проводиться в любом возрасте.
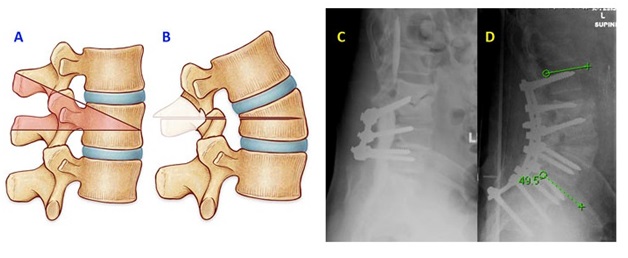
Противопоказания
Операция очень серьезная, имеет ряд противопоказаний, как общего, так и специфического характера. К общим относятся:
- Непереносимость наркоза, препаратов, используемых в ходе манипуляции;
- Заболевания органов дыхания, сердца, почечная, печеночная недостаточность ввиду возможных осложнений после наркоза;
- Плохая свертываемость крови, гемофилия;
- Метаболические нарушения, препятствующие восстановлению костной ткани;
- Повышенная склонность к спайкообразованию (при серьезных показаниях манипуляция все равно проводится).
Специфические противопоказания связаны с самой спецификой процедуры. К ним относятся:
- Лателлофеморальный артроз в третьей стадии (на 1-2 стадиях вмешательство допустимо при наличии серьезных показаний);
- Артроз коллатерального отдела суставов в любой степени, стадии развития;
- Остеопороз на любой стадии, так как не произойдет нормального срастания;
- Ожирение, оказывающее чрезмерную нагрузку на позвоночник (до тех пор, пока вес не будет нормализован);
- Инфекционные заболевания костной ткани;
- Онкологические заболевания костной ткани, метастазирование в костный мозг;
- Снижение способности костной ткани к регенерации.
Противопоказания серьезны, а пренебрежение ими способно привести к серьезным осложнениям. Потому перед процедурой пациент должен как можно подробнее описать свое состояние врачу.
Виды
Выделяют разные виды остеотомии. По характеру операционной ямы выделяются две разновидности:
- Открытая выполняется через разрез около 12 сантиметров, через который врач хорошо видит всю оперируемую зону. Метод более распространенный, так как проще, точнее, надежнее. К тому же не требует наличия очень большого опыта у врача. В костной ткани просверливаются отверстия, по которым она затем рассекается;
- Закрытая выполняется через разрез не более 2 см на коже. Через него специалист проникает в мягкие ткани, осторожно расслаивая мышцы, добирается до кости, рассекает ее, применяя долото. Затем переламывается костный мост, но при неаккуратном выполнении возможно повреждение нервной ткани, расположенной глубже кости. Практически полностью «слепое» выполнение манипуляции компенсируется ее малой травматичностью, коротким реабилитационным периодом.
По характеру выполнения разреза выделяются специфические подвиды:
- Линейная предполагает прямое рассечение кости вертикально/горизонтально. Особенно показана, когда необходима установка имплантата;
- Клиновидная предполагает удаление части кости при разрастании, путем совершения разреза в форме клина. Оставшаяся кость выравнивается. Манипуляция способна эффективно корректировать ось костного основания;
- Угловая предполагает рассечение двумя разрезами под определенным углом друг к другу.
Отдельно выделяется еще один вид остеотомии по выполнению разреза – scarf. В этом случае рассечение Z-образное, но такой метод почти не используется на позвоночнике (за исключением уникальных случаев срастания/разрастания костной ткани). Применяется преимущественно при операциях стопы.
Как проводится?
Остеотомия кости проводится в несколько этапов:
- Обследование. Пациент сдает анализ крови, мочи, аллергопробы (при необходимости), консультируется с терапевтом, кардиологом, делает ЭКГ;
- Подготовка. По согласованию с врачом, за неделю до вмешательства отменяется прием некоторых препаратов, начинается антибиотикотерапия для предотвращения послеоперационной инфекции;
- Предоперационная стадия. Начинается за 24 часка до вмешательства. Пациент соблюдает специальную диету, отказывается от алкоголя, кофе;
- Наркоз. Пациенту дают общий масочный наркоз, изредка – вводят препарат в вену;
- Подготовка области оперирования. Врач обрабатывает кожу антисептиком;
- Подготовка операционной ямы. Делается разрез на коже, устанавливаются расширители разреза, делается разрез на мышцах. Устанавливаются зажимы;
- Остеотомия. В кости просверливаются отверстия, затем по ним совершается разрез. Кость помещается в ее нормальное положение;
- Имплантирование. При необходимости устанавливается имплант, скоба;
- Ушивание. Послойно сшиваются все рассеченные ткани;
- Обработка места разреза. Наносится антисептик на шов. Накладывается повязка.
После этого пациент переводится в палату, где отходит от наркоза.
Послеоперационный период
В зависимости от особенностей, причины вмешательства, реабилитация способна длиться от 4 до 8 недель. Во время нее применяются следующие процедуры:
- Первые дни показан прием нестероидных противовоспалительных препаратов для снятия боли;
- 1-3 дня после вмешательства может требоваться иммобилизация, ношение корсета на оперированном участке;
- Постельный режим на 1-2 дня;
- С первого дня после операции и до конца сращивания костной ткани – прием поливитаминов, витаминов В, Д3, кальция, фосфора для ускорения сращивания, восстановления проводимости нервной ткани;
- Физиотерапия (УВЧ) через неделю после операции один раз в день (7-10 процедур);
- На заключительных стадиях реабилитации – лечебная физкультура под контролем специалиста;
- В последние недели восстановления – лечебный профессиональный массаж.
Состав реабилитационного курса позволяет восстановить подвижность, не позволяет мышцам атрофироваться.
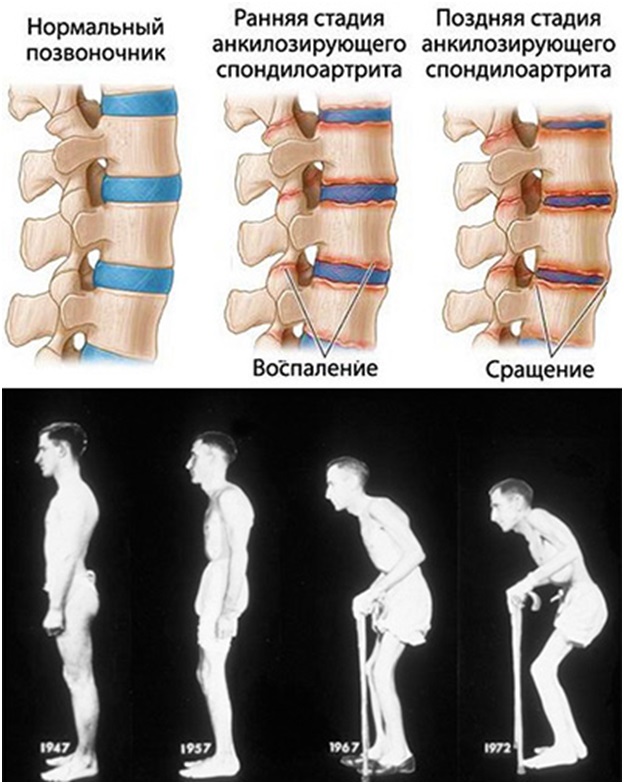
Осложнения
Осложнения, к которым способна привести операция, делятся на общие, специфические. Общие – те, к которым может привести любое хирургическое вмешательство:
- Попадание инфекции в рану, устраняемое антибиотикотерапией;
- Гипотермия;
- Осложнения после наркоза – остановка дыхания, сбои сердечного ритма;
- Нарушение нервной проводимости кожи в определенных точках, устраняющееся со временем самостоятельно, связанное с повреждением нервных окончаний в ходе манипуляции.
Специфические осложнения операции устраняются сложнее:
- Отторжение импланта (если они использовался), устраняемое применением эндопротезирования;
- Формирование ложного сустава, устраняемое в ходе дополнительной операции;
- Замедленный процесс срастания костей ускоряется специальной диетой, богатой фосфором, кальцием, витамином Д3, приемом поливитаминных комплексов;
- Смещение костных отломков – специфическая проблема, когда места рассечения двух частей кости смещаются относительно друг друга, области срастания (устраняется дефект вправлением, дополнительным хирургическим вмешательством).
При грамотном проведении операции опытными врачами осложнения практически исключены, хотя многое здесь зависит от состояния организма пациента.
Вывод
Вопрос о назначении хирургического вмешательства на позвоночнике решается в индивидуальном порядке – даже при наличии показаний операции можно избежать в ряде ситуаций. Хирургические манипуляции на позвоночнике всегда сложные, связаны с длительным реабилитационным периодом, потому врачи назначают процедуру только тогда, когда иного выбора нет. Отказываться от вмешательства нельзя, так как оно способно значительно улучшить состояние.